著者:澤村亮(リハビリコンサルタント・理学療法士/Link Reha代表)
はじめに
この記事で分かること
・リハビリ部門における「稼働率」の基本的な考え方
・稼働率が人の頑張りではなく設計で変わる理由
・予約の埋め方、キャンセル管理、担当制の影響
・現場でよく起こる“もったいない空き枠”の正体
・整形外科の経営を安定させるために見るべきKPI
・WEB施策と現場改善をどうつなげて考えるか
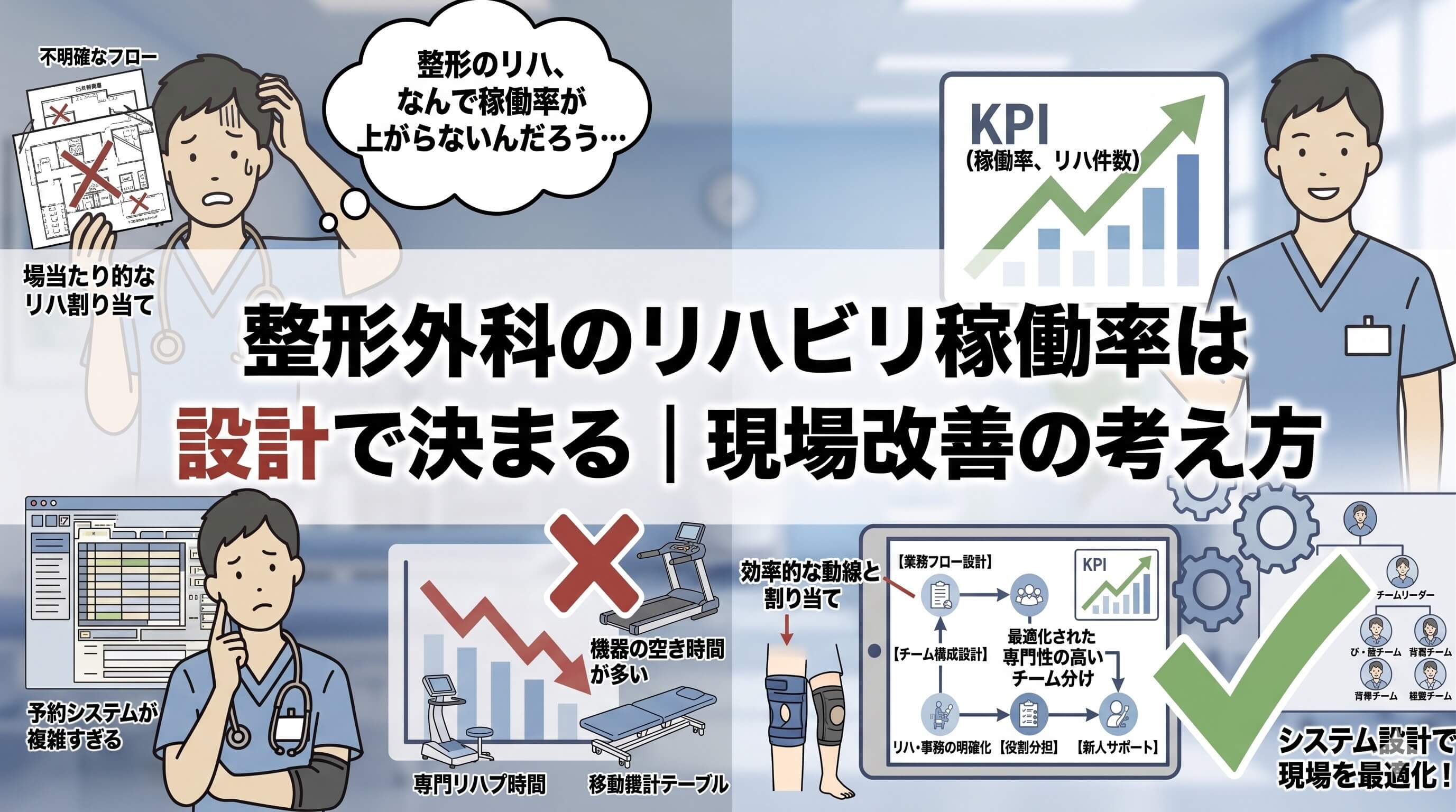
整形外科の経営を安定させたいと考えたとき、多くの院長先生や管理者の方が気にされるのが、リハビリ部門の稼働率です。
しかし実際の現場では、「スタッフは頑張っているのに空きが出る」「予約は多いはずなのに売上が安定しない」「新患を取りたいのに、既存患者とのバランスが難しい」といった悩みが非常によく起こります。
私自身、これまで整形外科のリハビリ運営支援に長く関わる中で感じているのは、稼働率は気合いや根性だけで上がるものではないということです。
稼働率は、予約の設計、キャンセルの扱い方、担当制の運用、受付と現場の連携、リーダーの判断基準といった、日々の仕組みで大きく変わります。
逆に言えば、設計が曖昧なままでは、優秀なスタッフが多くても、思うように稼働率は安定しません。そしてこの問題は、単にリハビリ部門だけの話ではなく、整形外科全体の収益性、患者満足度、スタッフの疲弊、新患の受け入れ力にも直結します。
私は理学療法士として長年現場に関わり、さらに整形外科のリハビリ経営支援やWEB支援を行う中で、「稼働率が安定している院」と「頑張っているのに安定しない院」には明確な違いがあると感じてきました。その違いは、スタッフの熱意よりも、運営設計の差であることが少なくありません。
整形外科の経営は、医師の診療だけで成り立つものではなく、受付、看護、リハビリ、会計、情報発信など、さまざまな機能がつながることで安定していきます。中でもリハビリ部門は、患者さんとの接点が多く、継続通院や満足度、口コミ、紹介にも影響しやすいため、経営上の重要度が高い部門です。それにもかかわらず、現場では「忙しいかどうか」で見られやすく、「設計されているかどうか」で見られることはまだ多くありません。
この記事では、整形外科のリハビリ稼働率をどのように考え、何を見直し、どのように改善していくべきかを、現場支援の実感を交えながらわかりやすく整理します。
また、整形外科経営では、WEB集患だけ整えても、現場の受け皿が整っていなければ成果は安定しません。反対に、現場改善だけ頑張っても、適切に患者さんに見つけてもらえなければ、安定した運営にはつながりにくいです。そうした「WEBと現場の両輪」の考え方については、以下の記事でも詳しく整理しています。
内部リンク:整形外科でWEBと現場が分断すると集患が安定しにくい理由
https://linkreha.com/clinic-customer-attraction-difficult/
結論を先にお伝えします
整形外科のリハビリ稼働率は、スタッフの能力差だけで決まるものではありません。
予約をどう埋めるか、いつまで埋まっている状態を目指すか、キャンセルをどう減らすか、担当者同士がどう助け合うか。こうした設計が整って初めて、安定した生産性が生まれます。
私のコンサル経験上、稼働率が高い整形外科には共通点があります。それは、「毎日の空き枠を偶然で埋めている」のではなく、「空き枠が出にくい仕組みを先に作っている」ことです。
つまり、リハビリ部門の稼働率改善は、現場にもっと頑張ってもらう話ではなく、院としての考え方を整理し、予約・連携・運営を設計し直す話だと言えます。
さらに言えば、稼働率改善は単に数字を上げるためのものではありません。患者さんが適切なタイミングで介入を受けやすくなり、スタッフが無理なく働きやすくなり、院としても安定した経営につながるという意味で、整形外科全体の質を高めるテーマでもあります。

そもそも稼働率とは何か
稼働率という言葉はよく使われますが、現場では意外と意味が曖昧なまま使われていることがあります。
簡単に言えば、稼働率とは「用意した枠が、どれだけ実際の提供につながっているか」です。たとえば、1日に100枠のリハビリ提供枠を用意していて、実際に95枠埋まっていれば、稼働率は95%という考え方になります。
ここで大切なのは、単に「忙しい感じがする」ことと、稼働率が高いことは同じではないという点です。
現場が慌ただしくても、予約の取り方が甘ければ空きが出ます。逆に、落ち着いて見える現場でも、予約設計が上手ければ高い稼働率を維持できることがあります。
私は現場支援に入るとき、まず「忙しいですか」ではなく、「毎日の空き枠がどこで、なぜ発生しているか」を見ます。ここを見ないと、本当の問題が見えにくいからです。
稼働率はバケツに入る水の量のようなものです。水を一生懸命注いでも、穴が空いていればたまらないのと同じで、スタッフが頑張っても、予約設計や連携に穴があれば安定しません。
整形外科の現場では、スタッフの努力が数字に表れにくいときがあります。その多くは、努力が足りないのではなく、運営上のロスが見えにくいことが原因です。空き枠、連携不足、予約の取り方のばらつきなどが積み重なると、現場は忙しいのに生産性が伸びない状態になります。
ここで重要なのは、稼働率を「結果」ではなく「設計の質を映す指標」として見ることです。稼働率が低いこと自体が悪いというより、なぜ低くなっているかを見ないまま放置することのほうが問題です。数字は責めるためではなく、改善の入口として使う必要があります。
稼働率は人の頑張りだけではなく、設計で変わる
整形外科のリハビリ部門では、どうしても「セラピストが頑張れば何とかなる」という考えになりやすい場面があります。もちろん、スタッフの接遇、説明力、治療技術は大切です。しかし、稼働率という視点では、運営設計の影響が大きいと私は感じています。
たとえば、次のような要素は、どれも稼働率に直結します。
・次回予約をどの時点で取るのか
・何週間先まで埋まっている状態を適正と考えるのか
・新患のための枠をどの程度確保するのか
・キャンセルが出たときに埋め戻す仕組みがあるか
・担当制が強すぎて、他スタッフに振れない状態になっていないか
・受付とセラピストで空き枠情報が共有されているか
これらは、誰か一人の努力で解決する話ではありません。クリニックとしてどういう考えで運営するかを決め、それをチームで共有して初めて改善できます。
実際、稼働率が不安定な院では、現場の誰かが怠けているわけではなく、予約の考え方や優先順位がそろっていないことが多いです。あるスタッフは患者さんの希望を最優先し、あるスタッフは空き枠を気にし、あるスタッフは担当維持を重視する。このズレが積み重なると、小さな空きが日々発生します。
反対に、安定している院では、「患者さんのために最適なタイミングで介入する」「院全体として空き枠を減らす」「新患も既存患者も無理なく受ける」という共通認識があります。現場が同じ地図を見ている状態です。
私のコンサル経験上、安定している院は「1週間の見え方」が違う
ここはかなり実務的な話になりますが、稼働率を安定させたいなら、予約表の見え方がとても重要です。
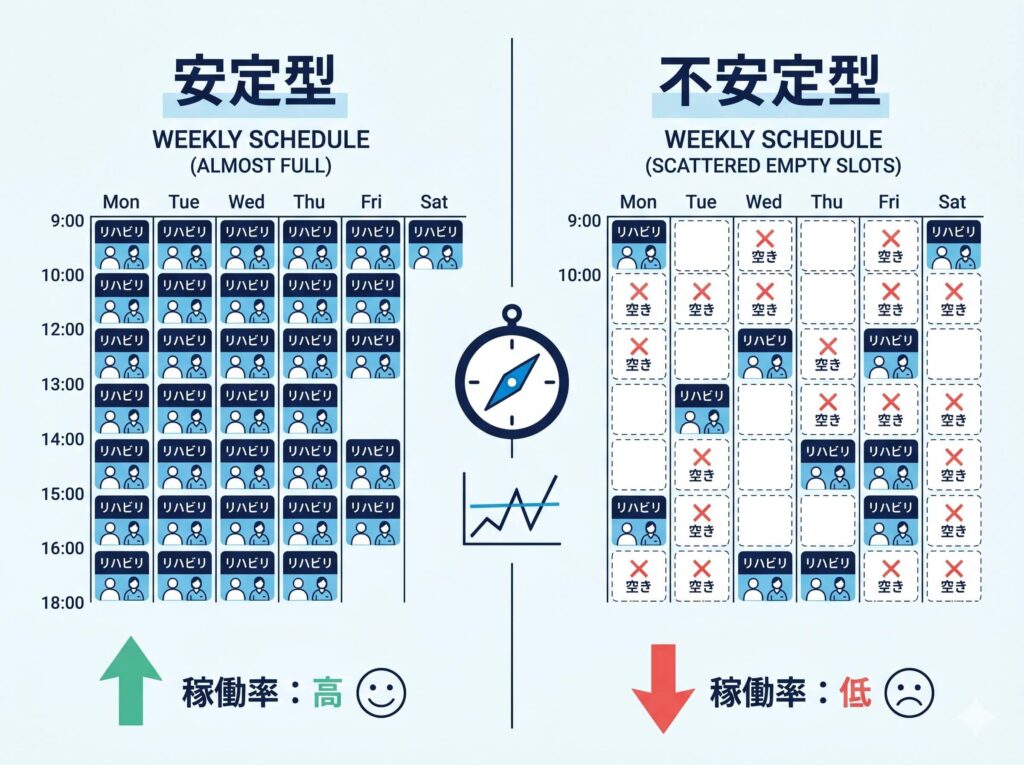
私の経験では、稼働率が比較的安定している整形外科は、少なくとも「今日の予定が朝の時点でほぼ埋まっている」状態ができています。さらに、1週間先までしっかり埋まり、2週間目もおおむね埋まっているような院は、売上の波が比較的小さくなりやすい傾向があります。
もちろん、地域性や新患数、医師の方針、1単位中心か2単位中心かによって適正は変わります。それでも、「来週の予約がまだスカスカ」という状態が続くと、当日や前日に埋めようとしても限界があります。
ここでよくあるのが、「新患が入らなくなるのが怖いので、あえて枠を空けておく」という考え方です。これは一概に悪いとは言えません。実際、新患対応や急な変化に備えて、一定の余白を持つことは必要です。
ただし、その運用が曖昧だと、祝日や連休、曜日差の影響を強く受けやすくなります。結果として、ある曜日だけ空きが増えたり、スタッフごとの差が広がったりして、全体の稼働率が不安定になります。
つまり大切なのは、「空けておくこと」そのものではなく、「何のために、どれだけ空けるか」が設計されていることです。
私は現場で、予約表は単なる予定表ではなく、院の考え方が表れる場所だとよくお伝えしています。予約表を見れば、その院がどれだけ先を見て運営しているかが見えてきます。行き当たりばったりで埋めているのか、先を見ながら整えているのか。この差は、月末の数字にしっかり表れます。
また、予約がある程度取りにくいほうが、かえって急なキャンセルが生じにくいこともあります。あまりにも先まで余裕がありすぎると、患者さん側も予定の重みを感じにくくなり、変更や自己都合キャンセルが起きやすくなることがあります。もちろん地域性や患者層によりますが、「適度に埋まっている状態」は、運営上も患者行動の面でもプラスに働くことがあります。
新患枠を空けることは悪ではないが、設計なしだと崩れやすい
現場では、「既存患者の予約で埋まりすぎると、新患のリハビリ評価が取りにくい」という悩みがよくあります。そのため、新患対応のために一部の枠を意図的に空けている院も少なくありません。
これは経営判断として十分にあり得る考え方です。むしろ、新患の導線が詰まると、その先の継続的な来院やリハビリ導入につながりにくくなるため、まったく余白がない状態が望ましいとは言えません。
ただ、実際の現場を見ていると、問題は「新患枠」という考え方そのものではなく、その運用が現場で統一されていないことにあります。
たとえば、
・セラピストが個人の判断で、新患のために空けているつもりになっている
・空き枠の理由を受付が十分に把握していない
このような状態になると、予約表は存在していても、実際には誰も同じ地図を見ていないのと同じです。
私はこうした場面で、個々の判断で予約枠を空けるより先に、チームとして空き枠をどう扱うかを明確にしたほうが良いとお伝えしています。
たとえば、リーダーには患者さんのリハビリ以外にも、多くの管理業務があります。そういった方にあらかじめ空き枠を設定しておけば、新患が入ったときにはそこへ充てることができ、入らない場合は管理業務に時間を使うことができます。リーダーは全体を見たプレイヤーとは違う立ち回りをすることが組織安定には重要だと感じています。
また、当日キャンセルは一定数発生するため、完全にゼロから新患枠を作らなくても、キャンセル見込みや短時間対応枠で吸収できることがあります。さらに、1単位での初回対応や、管理業務と両立しやすい時間帯への配置など、院の考え方に合わせた設計も可能です。
要するに、余白は必要です。ただし、その余白が計画のない形で運用されると、稼働率は落ちやすくなります。
現場でよくあるのは、「念のため空けておいたのに、結局誰も入らなかった」というケースです。これは、枠を空けたこと自体が悪いのではなく、空いたまま終わるリスクを織り込んだ設計になっていないことが問題です。
新患対応と既存患者対応は、対立するものではありません。両立させるためには、現場任せではなく、全体を見た設計が必要です。
キャンセル率は「仕方ない」で終わらせないほうが良い
稼働率を大きく左右する要素のひとつがキャンセルです。これはどの院でも共通する課題ですが、実際には「患者さんの体調不良だから仕方ない」で片づけられていることが少なくありません。
もちろん、本当に避けられない休みはあります。高齢者、慢性疾患を持つ方、天候の影響を受けやすい地域では、一定のキャンセルはどうしても起こります。
ただ、現場で数字を丁寧に見ていくと、すべてが「仕方ない休み」ではないことが多いです。
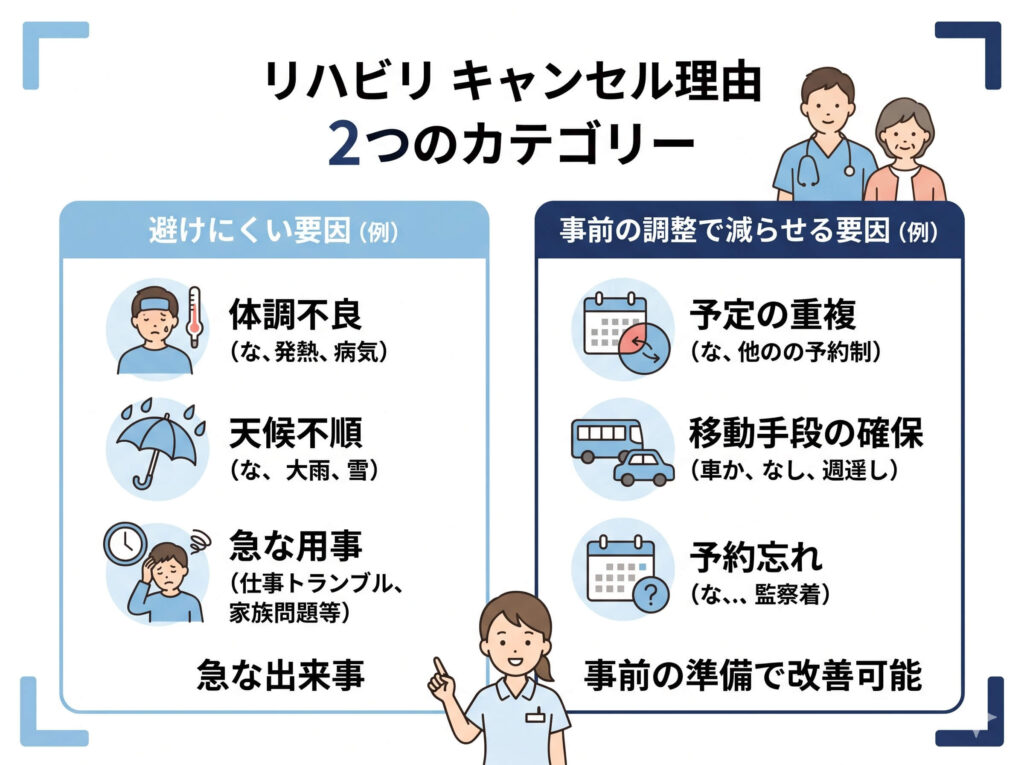
私はキャンセルを考えるとき、ざっくり次の2つに分けて見ることをおすすめしています。
・体調不良や家族事情など、避けられない休み
・自己都合や予約時点の見込みの甘さで起きる休み
この2つを分けないまま話していると、改善余地がある部分まで見逃してしまいます。
たとえば、予約を取る段階で患者さんが「その日は用事が入るかもしれない」と話していたのに、そのまま予約を入れてしまうケースがあります。これは現場では珍しくありません。患者さんに寄り添う気持ちが強いセラピストほど、「とりあえず押さえておきましょうか」と言いやすいからです。
しかし、この優しさが結果として空き枠につながることがあります。患者さんファーストの姿勢自体は大切ですが、運営の視点が抜けると、他の患者さんが入れたはずの枠が失われてしまいます。
私の感覚では、キャンセル率は5%前後をひとつの目安にしたいところです。10%、15%あるクリニックでは、「患者さんの体調不良なので仕方ない」という説明がよく聞かれますが、実際に細かく見ていくと、自己都合や見込みの甘い予約がかなり含まれていることがあります。
患者さんが悪いという話ではありません。予約の取り方や説明の仕方、変更が分かったときに連絡しやすい導線が整っていないことが、結果としてキャンセルを増やしている場合があるということです。
NHS Englandでも、予約の未受診を減らすことは、臨床時間を有効に使い、待機患者をより早く診られることにつながるとされています。さらに、リマインドや予約運用の見直しは未受診対策として重要とされています。
《出典》Reducing did not attends (DNAs) in outpatient services(NHS England)
https://www.england.nhs.uk/publication/reducing-did-not-attends-dnas-in-outpatient-services/
予約を取る瞬間の説明が、後の空き枠を左右する
キャンセル率の高い院では、予約時の説明が曖昧なことがよくあります。逆に、稼働率が安定している院は、予約を取る瞬間の言葉がそろっています。
たとえば、
「変更が分かった時点で早めにご連絡ください」
「通いやすい曜日と時間で無理のない形で取りましょう」
このように、患者さんに無理をさせず、それでいて枠の大切さも自然に伝える院は、不要な空きを減らしやすいです。
私は現場で、予約のルールを厳しくしすぎることよりも、「スタッフ全員が同じ説明をできる状態」を作ることのほうが重要だと感じています。ルールが立派でも、伝えないスタッフがいると運用が崩れるからです。
特に整形外科のリハビリでは、予約対応をセラピストが行うことが多く、患者さんとの関係性を大事にするあまり、やや軽く予約を取ってしまうことがあります。これは現場ではよくあることですし、責めるべきことではありません。
ただ、マネジメントの視点から見ると、空き枠が出にくい予約の取り方を全員が共有することは非常に重要です。「この方は本当に来られそうか」「変更の可能性は高くないか」「連絡は早めにいただきたいことを伝えたか」など、小さな確認の積み重ねが稼働率を変えていきます。
現場では、患者さんファーストで考えることと、院全体の安定運営を考えることは、対立するように見えて実は両立できます。むしろ、無理のない予約を一緒に考えることのほうが、患者さんにとっても通いやすく、結果として継続率が高まりやすいです。
ここまでの話は、受付対応や再来院導線の質にもつながります。整形外科の経営では、単に予約を取ることより、「無理なく続けられる通院計画を一緒に作ること」が重要です。その考え方は、現場改善と患者満足の両方に役立ちます。
担当制が強すぎると、稼働率が下がることがある
整形外科のリハビリでは、担当者制を大切にしている院が多いと思います。患者さんとの信頼関係を築きやすく、経過も追いやすいため、担当制には大きなメリットがあります。
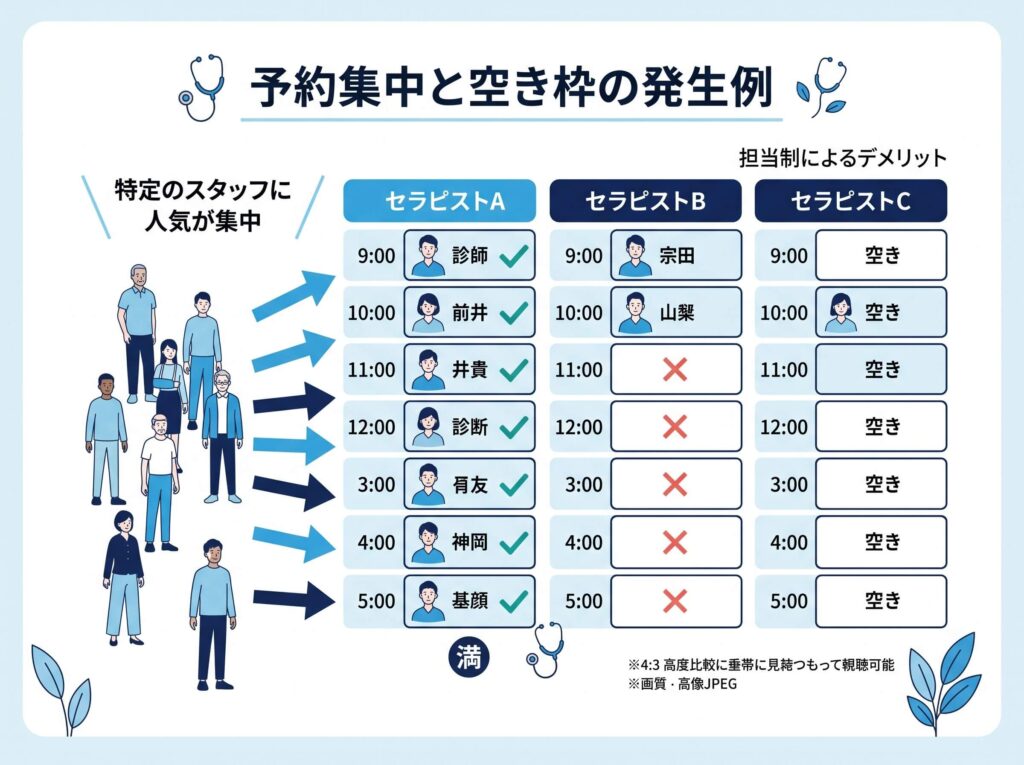
ただし、稼働率の視点で見ると、担当制が強すぎることで空き枠が増える場面も少なくありません。
実際の現場では、あるセラピストの予約はいっぱいなのに、別のセラピストには空きがある、という状態が起こります。このとき、本来であれば患者さん中心で考え、必要に応じて他のスタッフが入れたほうが、治療の効果も稼働率も安定しやすくなります。しかし、担当意識が強すぎると、「自分の患者さんは自分でみたい」「他の人に任せるのは申し訳ない」「自分の枠が空くまで先延ばしにしよう」という流れになりやすいです。
この結果、患者さんは予約が先に伸び、院としては空いている枠があるのに埋まらない、というもったいない状況が生まれます。
私は現場でこのような状態を見たとき、「担当制が悪い」のではなく、「担当制と全体最適のバランスが取れていない」と考えます。担当制は患者満足度に役立つ仕組みですが、運営全体の視点が弱いと、かえって患者さんの利益を損なうことがあります。なぜなら、早く介入できるはずの患者さんが、担当の都合だけで先送りになることがあるからです。
たとえるなら、担当制は「自分の畑をしっかり育てる考え方」です。一方でリハビリ部門の運営は、「農場全体で収穫を安定させる考え方」も必要です。自分の畑だけを大切にしても、農場全体が回らなければ、結果として患者さんにも院にも負担が返ってきます。
整形外科では、症状が比較的安定している時期や、方針が共有されているケースであれば、他スタッフが関わっても大きな問題にならないことがあります。もちろん、症状の重さや患者さんの希望によっては慎重に考えるべき場面もありますが、少なくとも「他の担当に気軽に降ることができない」という空気が強い院は、稼働率が上がりにくい傾向があります。
稼働率を上げる院は、助け合いを「善意」で終わらせない
現場でよくあるのは、「忙しいときは助け合いましょう」という声かけだけで終わっているケースです。もちろん、そうした雰囲気づくりは大切です。ただ、実務では、善意だけでは助け合いは続きません。
忙しい外来の中では、誰もが自分の目の前の対応で精一杯になりやすいため、助け合いが自然に起こる院には、たいてい次のような共通点があります。
まず、全体の空き状況が見えること。
次に、他スタッフにお願いしてよい判断基準が共有されていること。
さらに、患者さんへの説明が統一されていることです。
たとえば、「〇日以上先に伸びるなら他スタッフも提案する」「症状が安定している時期は共同対応も前向きに考える」「急な空きが出たら待機患者へ連絡する」といった基準があると、現場は動きやすくなります。
患者さん自身も、担当が変わることに対して申し訳なさを感じている方が少なくありません。そのため説明の際は、「症状を早く改善していくために、〇日にも入ったほうが良いと思います。担当は○○になりますが、事前に情報はしっかり共有しておきます」と担当者から伝えることで、患者さんも気兼ねなく予約を取りやすくなります。
※あくまで売上のためではなく、患者さんの早期改善を目的とした提案として行うことが大切です
こうした運用は、単に稼働率を上げるためだけではありません。患者さんにとっても、必要なタイミングで介入を受けやすくなり、通院計画が立てやすくなるというメリットがあります。
私は現場支援に入るとき、「みんなで協力しましょう」で終わらせず、どの場面で、誰が、どう動くのかを決めるようにしています。ここが決まると、リーダーだけが頑張る状態から、チームで回る状態に変わりやすくなります。
現場では、助け合いができないのではなく、助け合い方が決まっていないだけのことも多いです。逆に言えば、運用ルールが明確になるだけで、雰囲気に頼らずに協力しやすくなります。
また、こうした協力体制はスタッフ満足にもつながります。一部のスタッフだけが常に予約で埋まり、他のスタッフは空きが目立つ状態では、忙しさの偏りや不公平感が生まれやすくなります。結果として、現場の空気が悪くなり、長期的には離職やモチベーション低下につながることもあります。稼働率改善は、数字だけでなく、組織づくりの視点でも重要です。
リーダーの役割は、頑張ることではなく、回る仕組みを作ること
稼働率が安定していない院では、リーダーが機能していないか、頑張っていても一人で空き枠を埋め、スタッフ間を調整し、受付とも連携し、患者さんにも気を配っていることが多い気がします。リーダーが頑張ること自体は素晴らしいことですが、リーダー個人の頑張りに依存している状態は疲弊します。
本当に大切なのは、リーダーが「自分で埋める人」になることではなく、「みんなで協力し合って埋めていく状態を作る」ことです。
具体的には、次のような役割が重要になります。
一つ目は、全体の現状を見える化することです。どこに空きがあるのか、誰のキャンセル率が高いのか、どの曜日に偏りがあるのか。感覚ではなく目で見られる状態を作ることが必要です。
二つ目は、判断基準をそろえることです。予約の取り方、他担当への振り方、キャンセル時の対応、待機患者への連絡方法などがバラバラだと、改善は進みません。
三つ目は、短い周期で見直すことです。月に1回まとめて反省するだけでは遅いことがあります。日次、週次で「昨日どこに空きが出たか」「なぜ埋まらなかったか」を軽く振り返るだけでも、現場の精度はかなり変わります。
私は、リーダーは優秀なプレーヤーであることよりも、現場の判断基準をそろえて共有できることのほうが大切だと思っています。予約の考え方が共有され、受付も現場も同じ方向を向き、スタッフ同士の助け合いが起こるようになると、空き枠は自然に減っていきます。
つまり、リーダーの仕事は、自分が全部埋めることではなく、現場に再現性を作ることです。
この考え方は、部署長育成とも深くつながります。整形外科のリハビリ部門では、現場経験が豊富な人が自然にリーダー役になることが多いですが、プレーヤーとして優秀なことと、チームを回すことは少し違います。だからこそ、リーダーには「自分が頑張る」から「みんなができるようにする」への視点の切り替えが求められます。
稼働率改善で見るべきKPIは何か
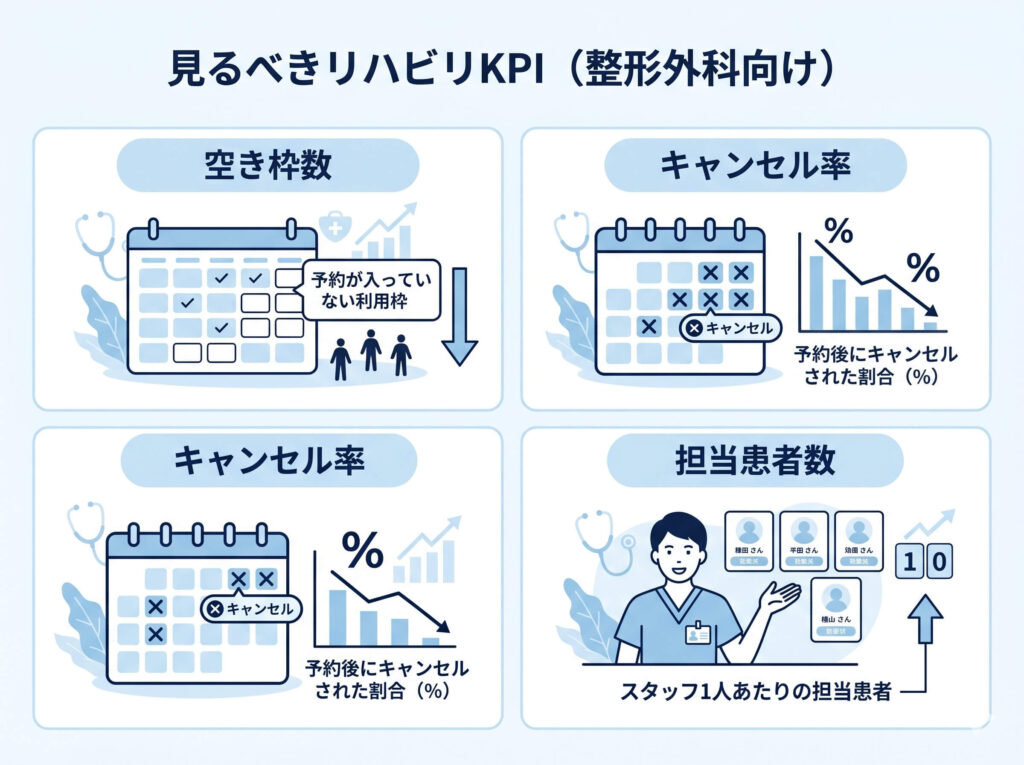
整形外科のリハビリ部門では、単位数や売上だけを見ていると、本当の課題を見失いやすくなります。私がおすすめしたいのは、少なくとも次のKPIを定点で見ることです。
1日ごとの空き枠数
まず一番見やすいのは、全体と担当者ごとの空き枠数です。「結果として売上がどうだったか」よりも、「そもそも空きが何枠発生していたか」を見たほうが、改善ポイントが明確になります。
たとえば、月末の単位数だけ見ても、祝日や患者数の変動で印象がぶれます。しかし、日ごとの空き枠数を見れば、どの曜日に崩れやすいか、どのスタッフで偏りが出ているかが分かります。
キャンセル率
キャンセル率はぜひ見ていただきたい指標です。私の感覚では、5%前後をひとつの目安として考えたいところです。10%、15%と高くなる院では、「仕方ない」と思っていた中に、改善できる要因がかなり含まれていることがあります。
特に大切なのは、単純な率だけでなく、理由を分けて見ることです。体調不良、家族都合、仕事、予約忘れ、もともと難しい日程だった、などに分けるだけでも、次の打ち手が変わります。
担当患者数
担当患者数も重要です。一般的な整形外科では、単位の取り方や地域性によって幅はありますが、一人あたり60人~110人程度が安定しやすいラインになることが多いと私は感じています。1単位中心で回す院は担当患者数が増えやすく、経営的には安定しやすい一方で、現場の回転数が高くなり、忙しさが増します。
反対に、2単位が多い院では、人数は抑えられても、枠の自由度が下がることがあります。そのため、単に多ければよい、少なければよいではなく、その院の方針に合った目標人数を決めることが大切です。
ここで重要なのは、「一度決めたら終わり」ではないことです。スタッフ構成、離職、新患数、季節変動によって、適正値は変わります。だからこそ、数字を固定ルールとして扱うのではなく、運営を整えるための会話の材料として使うことをおすすめします。
私は現場で、「数字は現場を責めるために使うのではなく、現場を助けるために使うべきです」と考えています。数字を見えるようにすることで、感覚ではなく事実をもとに改善の話ができるようになり再現性も高まります。
また、KPIは多すぎても現場に定着しません。最初は、空き枠数、キャンセル率、担当患者数など、本当に重要なものに絞って見るほうが回りやすいです。数字を増やすことより、数字を見て会話できることのほうが大切です。
1単位と2単位の使い分けも、生産性設計の一部
整形外科のリハビリ部門では、1単位を中心に回すのか、2単位をしっかり取るのかで、現場の空気も数字も変わります。ここは非常に大切ですが、感覚で決められていることも多い部分です。
たとえば、当日になって症状的に2単位必要と判断する場面はあります。逆に、もともと2単位想定だったけれど、状況によって1単位でも十分なこともあります。この柔軟性自体は悪いことではありません。
ただし、その変更が場当たり的になると、全体の予約設計が崩れます。どのケースなら1単位にしやすいのか、どの症例は2単位を確保したほうがよいのか、変更時にどこへ連絡するのか。この流れが決まっていれば、現場の判断はかなり安定します。
私は、1単位・2単位の設計は単なる治療時間の話ではなく、「院として何を重視するか」の話だと思っています。忙しさ、やりがい、患者満足度、スタッフの疲弊、経営の安定。これらのバランスをどう取るかによって、適切な運用は変わります。
そのため、事前にクリニックとして、「うちはどのくらいの回転数を目指すのか」「現場の忙しさをどこまで許容するのか」「質と効率のバランスをどこに置くのか」を話し合っておくことをおすすめします。
この目標は、その時の状況によって変わるものです。スタッフ数や新患数が変われば、最適解も変わります。だからこそ、決めっぱなしにせず、定期的に見直すことが重要です。
また、1単位が多いほど人数は増えやすく、経営的には安定しやすい反面、現場の回転数が上がるため、忙しさが増します。逆に2単位が多いと、一人ひとりに時間を取りやすい一方で、枠の使い方は硬くなりやすいです。このバランスは、院の価値観と戦略が表れやすい部分だと思います。
治療時間に関わる単位数は、症状の重さや必要性によって変わるため、医師の指示が重要になります。
空き枠が出たときの「埋め戻し導線」を持つ
稼働率が高い院は、キャンセルをゼロにしているわけではありません。実際には、空きが出たときにどう埋め戻すかが整っています。
たとえば、入れなかった患者さんに連絡する仕組みを持つだけでも、大きく変わります。待機患者リストがある、LINEで連絡しやすい、電話ですぐ確認できる、受付と現場で空き情報が共有されている。こうした仕組みがあると、空き枠は「ただ消える枠」ではなくなります。
澤村の現場感覚としても、当日に症状的に2単位必要となった場合に1単位予定から調整したり、入れなかった方へ早めに連絡したりする運用がある院は、空きが出ても戻しやすい傾向があります。逆に、空いたことが共有されず、そのまま時間だけが過ぎる院は、どうしても稼働率が不安定になります。
LINEはリアルタイムでやり取りしやすく、空き状況の確認やリマインドに向いています。ただ、必ずしもLINEでなければいけないわけではありません。電話でも十分に機能します。重要なのはツールの新しさではなく、埋め戻しの動線が決まっていることです。
また、空きが出たら誰が確認し、誰が連絡し、何時までに判断するのかといった流れも大切です。この部分が曖昧だと、「誰かがやるだろう」で終わってしまいます。整形外科の現場では、この“ちょっとした曖昧さ”が積み重なって大きなロスになります。
患者さんへの連絡手段については、無理に新しいツールを入れなくても構いません。電話でも、受付主導でも、十分回る院はあります。大事なのは、空きが出たときに“どう埋めるか”が決まっていることです。埋め戻しの導線があるだけで、同じキャンセル件数でも結果はかなり変わります。
現場改善は、「努力の問題」ではなく「共有の問題」であることが多い
ここまで見てきたように、稼働率が安定しない原因はひとつではありません。予約の取り方、キャンセルへの考え方、担当制、受付連携、単位設計、埋め戻し導線。多くの要素が絡み合っています。
ただ、私が多くの現場で感じるのは、「能力の問題」より「共有の問題」であることが非常に多いということです。
セラピストは基本的に患者さんのために一生懸命です。受付も現場も、それぞれの立場で頑張っています。それでも稼働率が上がらないのは、見ている景色がそろっていないからです。
あるスタッフは患者満足を優先し、あるスタッフは空き枠を気にし、あるスタッフは担当維持を重視する。この方向性のズレが、日々の小さな空きとして積み重なっていきます。
そのため、現場改善で最初にやるべきなのは、「もっと頑張りましょう」ではなく、まずは、何を大事にするか、どの数字を追うか、どういうときにどう動くかを共有することです。
私は、現場改善は会議の中だけで進むものではなく、日々の小さな判断の積み重ねで進むものだと思っています。そのためにも、ルールを難しくしすぎず、現場で自然に使える形に落とすことが大切だと感じています。立派なマニュアルを作ることよりも、現場で同じ言葉と同じ判断が増えていくことのほうが、結果として大きな改善につながります。
また、こうした共有が進むと、現場の雰囲気も変わります。「誰が悪いか」ではなく、「どうすれば回りやすいか」を話せるようになるからです。これはリハビリ部門のマネジメントにおいて、とても大きな変化です。
現場の中で高回転のPDCAサイクルを回せると組織はとても安定します。

まとめ
整形外科のリハビリ稼働率は、スタッフの頑張りだけでは安定しません。本当に大切なのは、予約、キャンセル、担当制、連携、単位設計を含めた「運営の設計」です。
この記事を通してお伝えしたかったポイントは、次の通りです。
まず、稼働率とは、用意した枠がどれだけ実際の提供につながっているかを見る視点であり、忙しそうに見えるかどうかとは別物です。
次に、安定した院は、当日の埋まり具合だけでなく、1週間先、2週間先までを含めた予約設計ができています。
さらに、キャンセルはすべて仕方ないものではなく、予約時の説明や連絡しやすい導線の有無で減らせる部分があります。
そして、担当制は大切である一方、全体最適とのバランスを取らないと、患者さんにも院にも不利益が出やすくなります。
最後に、改善を進めるうえでは、空き枠数、キャンセル率、担当患者数などのKPIを見ながら、リーダーがチームで回る仕組みを作ることが重要です。
整形外科の経営を安定させたいと思ったとき、リハビリ部門の稼働率は非常に大きなテーマです。ただし、稼働率は数字だけを追いかけても改善しません。現場の動き方、考え方、連携の仕方まで含めて見直していくことで、初めて「無理なく続く改善」になります。
もし今、
「予約は多いのに空きが出る」
「担当制が強くて全体が回りにくい」
「キャンセルが多いが、どこから手を付ければよいか分からない」
そのような状態であれば、まずは現場を責めるのではなく、設計を見直すことから始めてみてください。
仕組みが整えば、現場はもっと楽になり、患者さんにもより良い形で関われるようになります。そして、院の経営も少しずつ安定していきます。焦らず、一つずつ、正しい順番で整えていけば大丈夫です。整形外科の現場がより良く回り、患者さんにもスタッフにも良い循環が生まれることを心から願っています。
整形外科の経営は、短期間で劇的に変わるものではありません。しかし、予約設計、連携、共有、KPI管理といった基本を丁寧に整えていくと、現場は確実に変わっていきます。派手な施策よりも、毎日の空き枠をどう減らすか、どう共有するかといった地道な改善のほうが、結果として強い経営基盤を作ります。
また、リハビリ部門の安定は、単に部門単体の問題ではなく、院全体の印象や口コミ、再来院、紹介にも影響します。そう考えると、稼働率改善は売上対策であると同時に、整形外科全体の価値を高める取り組みでもあります。
WEB集患、MEO、AIO、ホームページ改善などに力を入れても、受け皿である現場が整っていなければ成果は伸びにくくなります。反対に、現場だけ整っていても、見つけてもらう導線が弱ければ機会損失が起こります。だからこそ、これからの整形外科経営では、現場改善とWEB戦略を分けずに考えることが大切です。
院長先生や管理者の方が、目の前の忙しさに追われる中でも、一つずつ現場を整え、スタッフが働きやすく、患者さんが通いやすく、経営も安定する方向へ進んでいかれることを心より願っています。
関連サービスのご案内
Link Rehaでは、整形外科・リハビリ部門に特化して、
WEB導線の改善と現場運営の改善の両面から支援しています。
必要に応じて、[お問い合わせページ] からご相談いただけます







コメント