著者:澤村亮(リハビリコンサツタント・理学療法士/Link Reha代表)
人ではなく「設計」の問題として考える
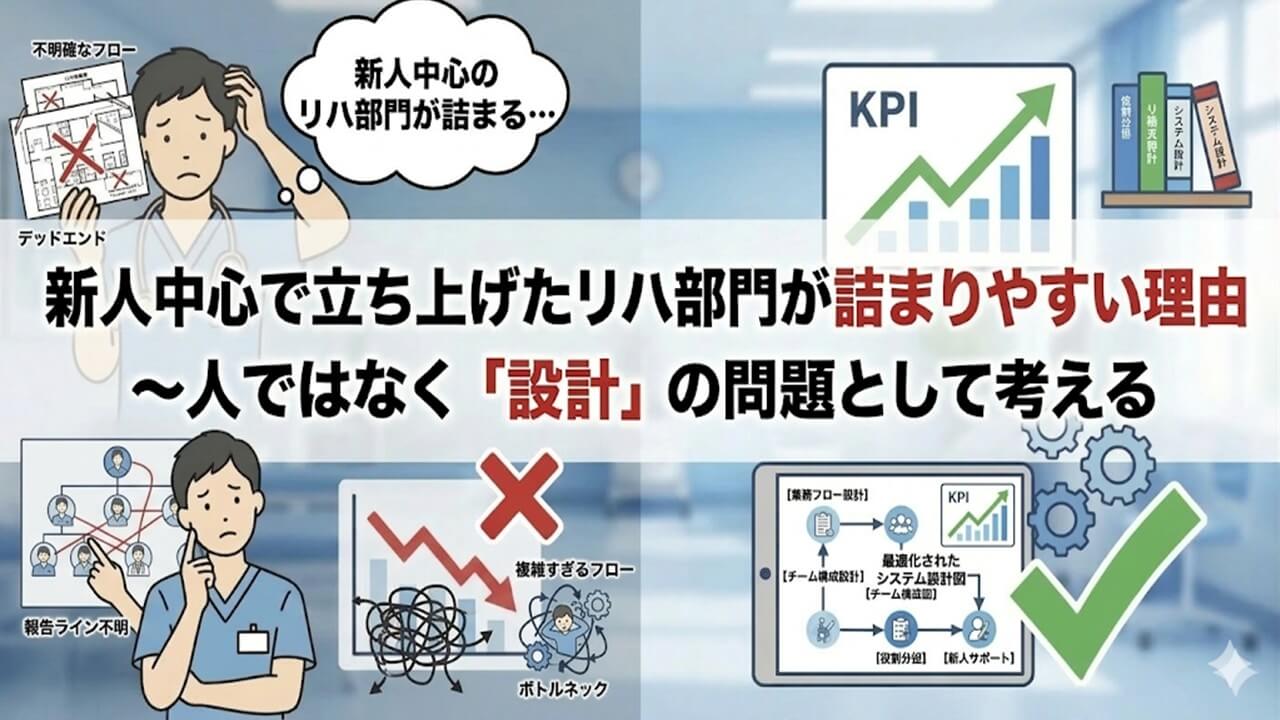
「リハビリ部門を立ち上げた。採用もできた。けれど、なぜか安定しない」
整形外科の院長先生や経営者の方から、私はこうしたご相談を受けることが少なくありません。
新人の理学療法士は、決して意欲が低いわけではありません。むしろ、患者さんを良くしたいという気持ちはとても強く、まっすぐです。ところが、現場がうまく回らない施設では、いつの間にか「新人だから仕方ない」「本人たちの力がまだ足りない」という話になってしまうことがあります。ですが、私の現場経験やコンサル経験から言うと、本当の原因はそこではないことが多いです。
問題は、新人だけでも回るような設計になっていないまま、部署が走り出してしまうことです。
整形外科のリハビリ部門は、単に患者さんに運動療法や物理療法を提供する場ではありません。実際には、診療報酬への対応、予約枠の調整、稼働率やキャンセル率の確認、カルテ記載の標準化、院長との方針共有、患者説明の統一、リスク管理、スタッフ教育など、運営要素が非常に強い部門です。しかも、それらは学校で十分に学ぶ内容ではありません。
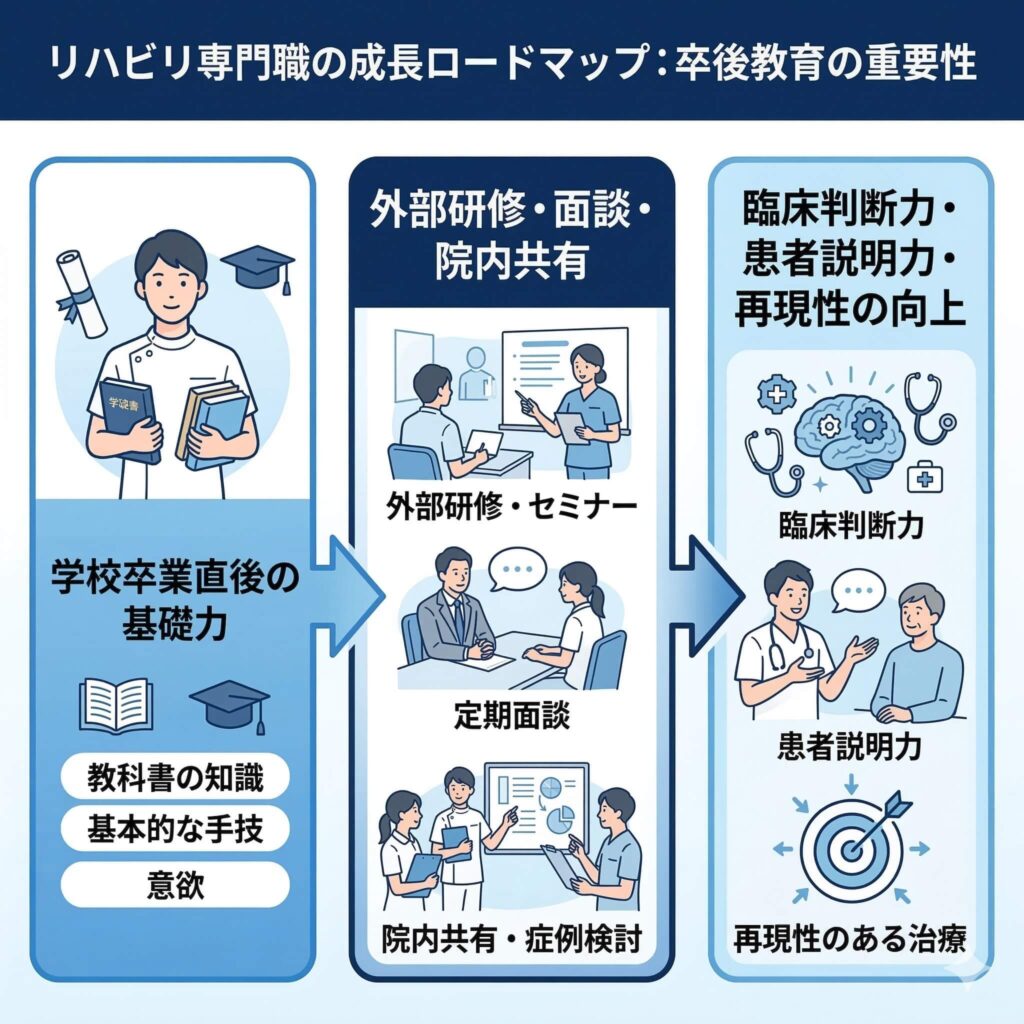
理学療法士は、資格を取ったら完成する専門職ではなく、卒後も継続的に学びながら質を高めていく前提の専門職です。日本理学療法士協会でも、生涯学習制度を通して継続的な学習の必要性を明確に示しています。
《出典》生涯学習制度について(公益社団法人 日本理学療法士協会)
私は理学療法士として整形外科の現場に長く関わり、その後はリハビリ部門の立ち上げや運営改善の支援にも携わってきました。その中で何度も感じてきたのは、リハ部門が詰まりやすい施設には共通点があるということです。それは、「人が悪い」のではなく、育つ前提・共有する前提・自走する前提がないまま現場が始まっていることです。
この記事では、一般論ではなく、新人中心で立ち上げた整形外科のリハ部門がなぜ詰まりやすいのかを、設計という視点から整理していきます。人材批判ではなく、仕組みの問題として捉えることで、改善策が見えやすくなるはずです。

なぜ新人中心のリハ部門は詰まりやすいのか
院長依存の構造になりやすいから
新人中心でリハ部門を立ち上げたとき、最初に起こりやすいのが判断の多くが院長側に戻ってくる状態です。
たとえば、診療報酬改定があったときに、「どの情報を見ればよいのか」「自院の運用に何が関係するのか」「今のやり方のどこを修正する必要があるのか」を、現場側だけで整理できないことがあります。情報自体は厚生労働省や関連資料で公開されていますが、現場運営に落とし込むには、単に資料を読めばよいわけではありません。制度、要件、届出、運用フローをつなげて理解する必要があります。
ここで問題になるのは、新人スタッフが怠けていることではなく、制度を読み、解釈し、現場に変換する役割が不在になりやすいことです。その結果、院長が本来リハ部門内で完結してほしい判断まで抱えるようになります。
- この患者さんはどこまで介入を続けるべきか
- この書類や記録で問題ないか
- 終了時期の考え方はどうするか
- 予約の入れ方は今のままでよいか
- 何か変更があったとき誰が周知するのか
こうした内容が、リハビリ部署内で判断できないと、院長の負担は増え続けます。しかも、多くの場合、相談内容は似たようなことの繰り返しになります。これは、まだ信号機や標識が十分に整備されていない道路に、真面目なドライバーだけを乗せて走らせているようなものです。みんな一生懸命なのに、交差点のたびに「ここは右折でいいですか」と本部に確認しないと進めません。
私の支援先でも、「リハビリの管理業務が大変」という院長先生は少なくありません。そして、この状態は自然には改善しにくいです。なぜなら、院長が都度答えることが優しさになってしまい、現場が“自分で整理して判断する文化”を持ちにくくなるからです。
「現場は回っているように見える」のが一番危ないから
新人中心の部署で厄介なのは、最初のうちは何となく回って見えることです。患者さんも来ているし、予約も埋まっているし、スタッフも真面目に働いている。すると経営側としても、「とりあえず大丈夫そうだ」と感じやすくなります。
ですが、実際にはこの段階で、いくつもの見えにくい問題が進んでいることがあります。
- 予約のとり方がスタッフごとに違う
- 終了基準の考え方がそろっていない
- カルテ記載に個人差が生じている
- 方針変更が口頭でしか共有されていない
こうしたズレは、最初は大きな事故にならなくても、後から効いてきます。患者数が増えたとき、新しいスタッフが入ったとき、診療報酬改定があったとき、あるいは誰かが退職したときに、一気に表面化します。
水道管の中に少しずつ汚れが溜まるように、最初は普通に流れていても、ある日急に詰まりやすくなるのです。だからこそ、立ち上げ初期ほど、“今は回っているように見える”状態を過信しないことが大切です。
新人だけだと臨床力が育ちにくいのは、本人の熱意が低いからではありません
理学療法士は卒後教育が前提の専門職だから
新人理学療法士が未熟なのは当然です。そこ自体は問題ではありません。問題は、卒後に育つ前提を持たずに現場を任せてしまうことです。
日本理学療法士協会は、生涯学習制度を通して、理学療法士が資格取得後も継続して学ぶことを前提とした仕組みを整えています。つまり、理学療法士という仕事は「国家資格を取ったら完成」ではなく、「資格取得後も学びながら専門性を高める仕事」と捉えるのが自然です。
ここを見落としてしまうと、「免許があるのだから、ある程度はできるだろう」という期待になりやすくなります。しかし、実際の整形外科臨床では、痛みの背景、動作分析、姿勢、生活動作、再発予防、患者説明、医師との連携など、多くの要素を組み合わせて考える必要があります。学校で学ぶ内容は大切な土台ですが、現場で十分に対応できるレベルに育つには、やはり卒後教育が欠かせません。特にマネジメントに関することはほとんど学んできません。
閉ざされた環境では、治療が定型化しやすいから
新人中心の部署で、外部研修や症例共有の文化が弱いと、治療内容がどうしても定型化しやすくなります。
- とりあえずストレッチ
- とりあえず筋力トレーニング
- とりあえず筋のリラクゼーション
- とりあえず物理療法
もちろん、これら自体が悪いわけではありません。問題は、なぜそれを行うのか、何を変えたいのか、どこにリスクがあるのかが浅くなりやすいことです。
患者さんがその病院しか知らなければ、他院との違いは分かりません。そのため、表面上は問題なく見えることもあります。ですが、実際には、原因追及が弱い、全身の連動やメカニカルストレスの視点が薄い、再発しにくい改善への配慮が少ない、といった状態になっていることがあります。症状がシンプルなうちは何とか対応できても、多様な訴えや複雑な背景を持つ患者さんが増えると、対応力の差が出やすくなります。
私がこれまで現場で関わってきた若手セラピストの多くは、「患者さんを良くしたい」という想いを強く持っています。この点に疑いはありません。
しかし、十分な学習機会やアウトプットの場が整っていないと、その熱意が技術や臨床判断力として発揮されにくいのも事実です。
実際、環境の影響は非常に大きく、新人の頃は積極的に学ぶ姿勢が見られる一方で、3年目、4年目と経験を重ねるにつれて、研修会への参加が減少していく傾向があります。
コロナ後は「学びが個人戦」になりやすくなったから
近年、特に感じるのは、コロナ後に実技系研修会への参加が減ったことです。オンライン学習は便利で、情報量も多い一方で、どうしても個人戦になりやすい面があります。
一人で動画を見る。
一人で資料を読む。
一人で理解したつもりになる。
この流れ自体は悪くありませんが、院内で症例に落とし込んだり、人に説明したり、実践して振り返ったりする場がなければ、学びが“知識”で止まりやすくなります。しかも、オンライン中心だと、学びが本人のモチベーションに大きく左右されます。メンバー構成によっては、部署全体の成長が止まりやすくなります。
だからこそ私は、新人が多い部署ほど、定期的な面談で成長目標を明確にし、院内でアウトプットできる仕組みを整えることが重要だと考えています。
学びを個人任せにするのではなく、部署として支える仕組みにしていく必要があります。
また、院長が多忙で面談の時間を確保できない場合でも、日常の中で成長を気にかけた声かけや対話を行うだけで、その影響は非常に大きくなります。
さらに、スタッフが一定の成長段階に達した際には、リーダー役を配置し、部署内でスタッフの育成や成長管理を担える体制を構築することも重要です。
新人だけの部署では、マネジメントが自然には育ちにくい
学校では「部署運営」までは学ばないから
新人理学療法士は、当然ながら学校で部署のマネジメントまでは十分に学んできません。現場に入ると、まずは患者対応、評価、治療、カルテ、書類処理で一日が終わります。すると、部署を俯瞰する視点が育ちにくくなります。
具体的には、次のような視点です。
- 予約枠は適切に設計されているか
- キャンセル率が高い時間帯や曜日はどこか
- 稼働率が落ちる原因は何か
- スタッフごとの担当患者数に偏りはないか
- 法令順守の視点が現場に浸透しているか
- カルテや記録が統一されているか
これらは、現場経験が増えれば自然に分かるものではありません。数字を見る習慣、全体を見る習慣、改善を回す習慣がなければ、何年たっても弱いままです。結果として、院長や事務側が、リハ部門の細かな調整役まで担うことになります。
個人ルールが増えると、後で整えにくくなるから
マネジメントが弱い施設の特徴として、予約の取り方、介入時間、カルテの書き方、患者説明の仕方などが、スタッフごとの個人ルールになっていることがあります。
本人たちは悪気なく、自分が回しやすい形で工夫しているだけです。しかし、その積み重ねが後で大きな詰まりになります。
たとえば、患者さんの割り振りを均等にしたい。
あるいは、収益性を改善したい。
新しい取り組みを始めたい。
そのときに土台の情報や運用ルールがバラバラだと、比較も調整も困難になります。無理に揃えようとすると、「なぜ自分だけ変えないといけないのか」という不満が出やすく、人間関係にも影響が出ます。
最初にルールがないことは、一見すると自由で楽に見えるかもしれません。ですが、実際には後から最も高くつくことが多いです。
新人中心でも立ち上げはできる。ただし条件がある
ここまで読むと、「では新人中心で立ち上げるのは無理なのか」と思われるかもしれません。私は、そうは思いません。新人中心でも、十分に立ち上げは可能です。
ただし条件があります。
それは、人に期待する前に、設計を置くことです。
- 教育の設計
- 面談の設計
- 役割分担の設計
- 情報共有の設計
- 予約管理の設計
- 院長との認識合わせの設計
※少数の部署ではリハビリのリーダーがすべてを調整します。
初期段階では役割を明確にし、段階的に部署にふさわしいマネジメントができるリーダーを育成していくことが重要です。部署内で問題解決ができる仕組みが整えば、あとは現場でPDCAを迅速に回し、必要に応じてサポートを受ける体制へと移行できます。
その結果、リハビリテーション部門の運営は安定し、院長は本来の業務に集中できるようになり、より強い組織づくりにつながっていきます。
これらがあるかないかで、同じ人数でも、部署の安定度は大きく変わります。
新人の能力だけで組織を回そうとするのではなく、新人が育ちながら回せるように仕組みを置く。この視点がとても重要です。
リスク管理が弱くなるのは、新人だからではなく「共有の設計」がないから
リスク管理は個人の能力より、チームの仕組みに左右される
新人中心のリハ部門で、私が特に注意したいと感じるのがリスク管理です。
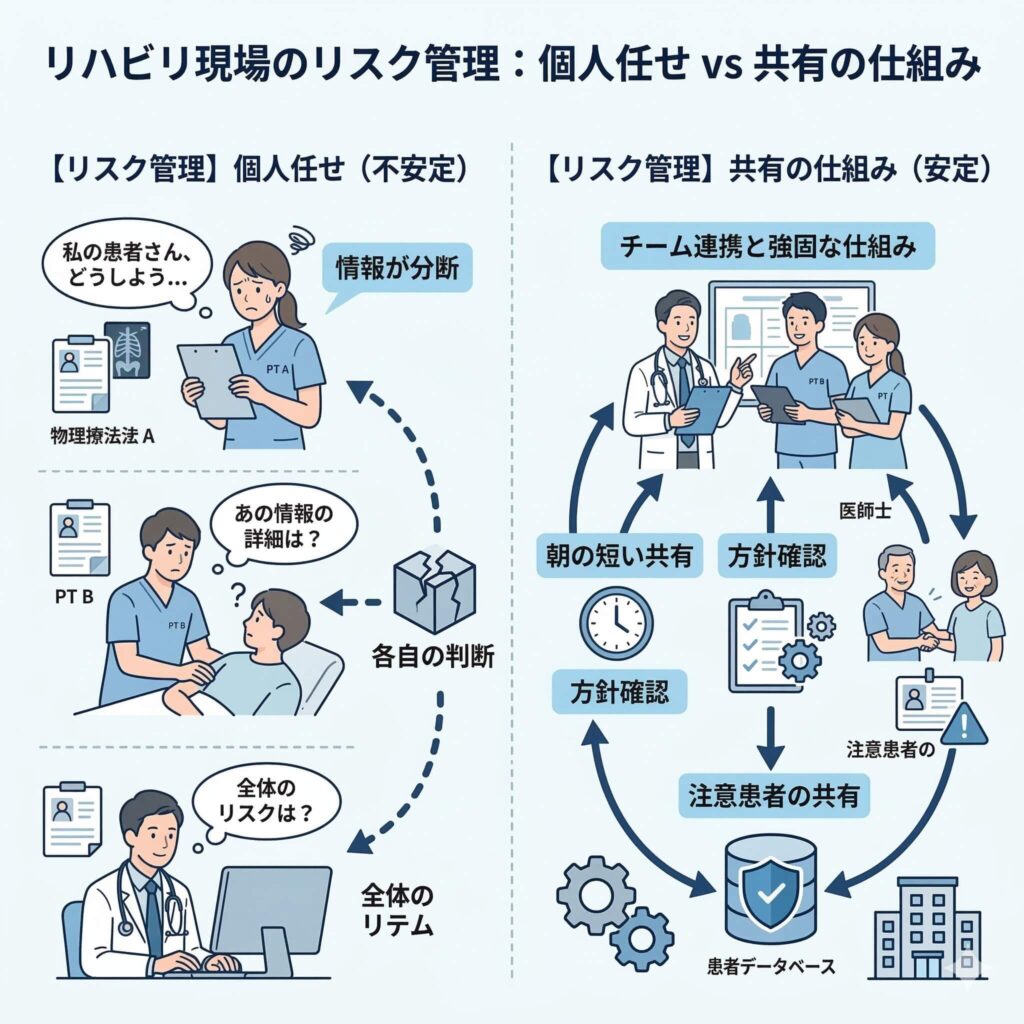
ただし、ここで大切なのは、「新人だから危ない」と単純に考えないことです。実際には、個人の知識不足だけが問題なのではなく、チームで情報を共有する仕組みが弱いことのほうが、現場では大きな問題になりやすいです。
AHRQ(米国医療研究品質庁)でも、医療安全を高めるうえで、チームワークやコミュニケーションの仕組みが重要だと示されています。特に、短時間の打ち合わせや情報共有の場は、認識のずれを減らす実践として位置づけられています。
《出典》Improving Patient Safety and Team Communication Through Daily Huddles(PSNet / AHRQ)
整形外科のリハビリ現場で実際に起こりやすいのは、たとえば次のようなことです。
- 院長は「原因を見ながら症状が安定するところまで診たい」と考えている
- しかし新人スタッフは、「痛みが軽くなったから終了でよい」と受け取っている
- 患者さんごとの注意点や治療目標が十分に共有されていない
- 方針変更が口頭だけで伝わり、受け取り方が人によって違っている
- 気になる兆候があっても、「このくらいで聞いていいのだろうか」と遠慮してしまう
こうしたことは、どれも珍しい話ではありません。そして厄介なのは、当事者の誰も悪気がないまま進んでしまうことです。
つまり問題は、「誰かの意識が低い」ことよりも、違和感や注意点を出しやすい構造になっていないことにあります。
これは例えるなら、異常を知らせる警報機はあるのに、誰も押しやすい位置に設置されていない状態です。設備があるかないかだけではなく、使える形で置かれているかが重要です。
「定期的の共有」が、重大なズレを防ぐことがある
私は、立ち上げ初期ほど「頻度の多い共有する仕組み」を軽視しないほうがよいと考えています。
朝礼で長く話す必要はありません。むしろ、短くてもよいので、次のようなことを出せる場があるかが大切です。
- 注意患者
- 終了判断に迷っている患者
- 院長に確認したい患者
- 最近ヒヤリとしたこと
- 新しく統一したい運用
この“言える仕組み”があるだけで、事故を防ぐ力も、育成の速度も変わります。
新人中心の部署ほど、知識差があることを前提にして、個人で抱え込ませない仕組みを作ることが重要です。
院長とリハスタッフの溝は、ある日突然ではなく「小さな未共有」で広がる
離職の前には、たいてい小さなズレが積み重なっている
離職が続く施設には、たいてい前兆があります。
その多くは、派手なトラブルではありません。
むしろ、「このくらいなら言わなくていいか」という小さな未共有の積み重ねです。
- 院長は「普通に伝えているつもり」
- スタッフは「何を求められているのか分からない」
- 院長は「なぜ動かないのか」と感じる
- スタッフは「何をしても評価されない」と感じる
このズレが、時間をかけて溝を作ります。
私が過去に相談を受けた施設でも、最初は一人の退職から始まり、気づけば複数人が同時期に辞める流れになったケースがありました。少人数のうちに立て直せればよいのですが、不満が溜まり切った職場では、一人の退職が連鎖の引き金になることがあります。実際に、セラピストがゼロになった施設や、10数名いた部署が一気に2名まで減ったようなケースもありました。両方とも、外から見ていて強く感じたのは、医師とセラピストの関係性がかなり悪化していたことです。
ここで大切なのは、給与や技術だけが離職理由ではないということです。
役割が曖昧で、対話が少ない職場は、関係性が崩れやすいのです。
「前から言っていた」が一番危険なサイン
溝が深まる職場では、よく次のようなすれ違いが起きます。
どこまでが現場判断で、どこからが院長確認なのか分からない
終了基準や継続基準の考え方がそろっていない
予約の持ち方や患者配分の基準が曖昧
新しい取り組みに誰が責任を持つのか不明確
評価される行動が言語化されていない
この状態で運営すると、スタッフ側は「急に言われた」と感じやすくなり、院長側は「前から言っていた」と感じやすくなります。
これはどちらかが悪いのではなく、認識を合わせる土台がないのです。
だからこそ、立ち上げ初期は月1回の正式面談だけでなく、日々の短い会話や小さなズレを拾う仕組みが必要になります。不満が爆発してから話すのでは遅く、違和感が小さいうちに拾うことが、離職予防につながります。
Z世代とのすれ違いは、価値観の問題というより「納得の設計」の問題
「最近の若い人は動かない」では整理できない
最近は、「今どきの若いスタッフは昔と違う」という声をよく聞きます。
確かに、働き方の価値観は変わっています。
- 有給休暇は使うのが当然
- 男性育休も珍しくない
- 働き方への希望をはっきり伝える
- 理不尽さへの耐性が低いというより、納得感を求める
こうした流れは、個人差はあっても、社会全体の変化として見たほうがよいです。
ここで「最近の若い人は我慢が足りない」と片づけてしまうと、改善の方向が見えなくなります。
私の実感では、Z世代のスタッフは、働かないのではなく、納得感がないまま動くことを嫌う傾向があります。
逆に言えば、なぜこの方針なのか、何のためにこのルールがあるのか、自分の役割は何なのかが腑に落ちれば、真面目に取り組む方は多いです。
新人の熱意を、組織の力に変える説明が必要になる
新人の理学療法士は、患者さんを思いやる気持ちがとてもまっすぐで、初々しい熱意を持っています。私はそこを否定するのではなく、その気持ちを組織の力に変える設計が大事だと感じています。
たとえば、
- なぜこの終了基準なのか
- なぜこの予約のとり方なのか
- なぜこのカルテ記載のルールがあるのか
- なぜこのクリニックはこの方針を取るのか
を説明せずに、「とにかくやってください」だけで進めると、動きは表面的になりやすいです。
一方で、考え方まで共有されると、自分で判断できる範囲が広がります。
これは学校教育にも少し似ています。
答えだけ渡されても応用はききませんが、考え方まで共有されると、自分の頭で判断しやすくなります。
だから私は、Z世代とのズレを減らす方法は、厳しくすることよりも、理念・方針・役割の言語化だと考えています。
「うちはこういう職場だ」と押しつけるのではなく、「この方向に向かうと患者さんにも現場にも良い理由がある」と伝える。その順番が大切です。
立ち上げ初期に作るべきなのは、「完璧な体制」ではなく「最初の役割」
誰が何を見るのかを曖昧にしない
新人中心のリハ部門を安定させるうえで、私が特に重要だと考えているのが、最初の役割設計です。
役割設計というと難しく聞こえるかもしれませんが、要するに「誰が何を見るのか」を最初から少しでも明確にすることです。
たとえば、立ち上げ初期なら、次のような役割を仮でも置いておくと現場がまとまりやすくなります。
- 予約枠と担当配分を見る人
- カルテ記載の統一を見る人
- 研修や症例共有の進行を見る人
- ヒヤリ・ハットや注意事項の取りまとめを見る人
- 院長との確認事項を整理する人
もちろん、最初から完璧である必要はありません。
むしろ、最初は「責任者」というより「担当係」に近い形でも十分です。
大切なのは、現場に“自分たちで整える意識”が生まれることです。
「担当者」だけではなく、「運営者」を育てる必要がある
新人だけの部署が崩れやすい理由の一つは、全員が“担当者”で終わってしまい、“運営者”が育たないことです。
患者さんを診ることと、部署を育てることは別の力です。
この二つを分けて意識しないと、ずっと「忙しいけれど整わない部署」になりやすくなります。
日本理学療法士協会でも、理学療法士が卒後に継続して成長する仕組みの必要性が示されています。だからこそ、院内でも「治療だけでなく、運営や教育に関わる役割」を経験できることが重要です。
立ち上げ時に役割を持つ経験は、そのまま将来の主任や部門管理者の土台になります。
逆に言えば、この経験がないまま年数だけ重ねると、治療はできても部署をまとめられない人材が増えやすくなります。
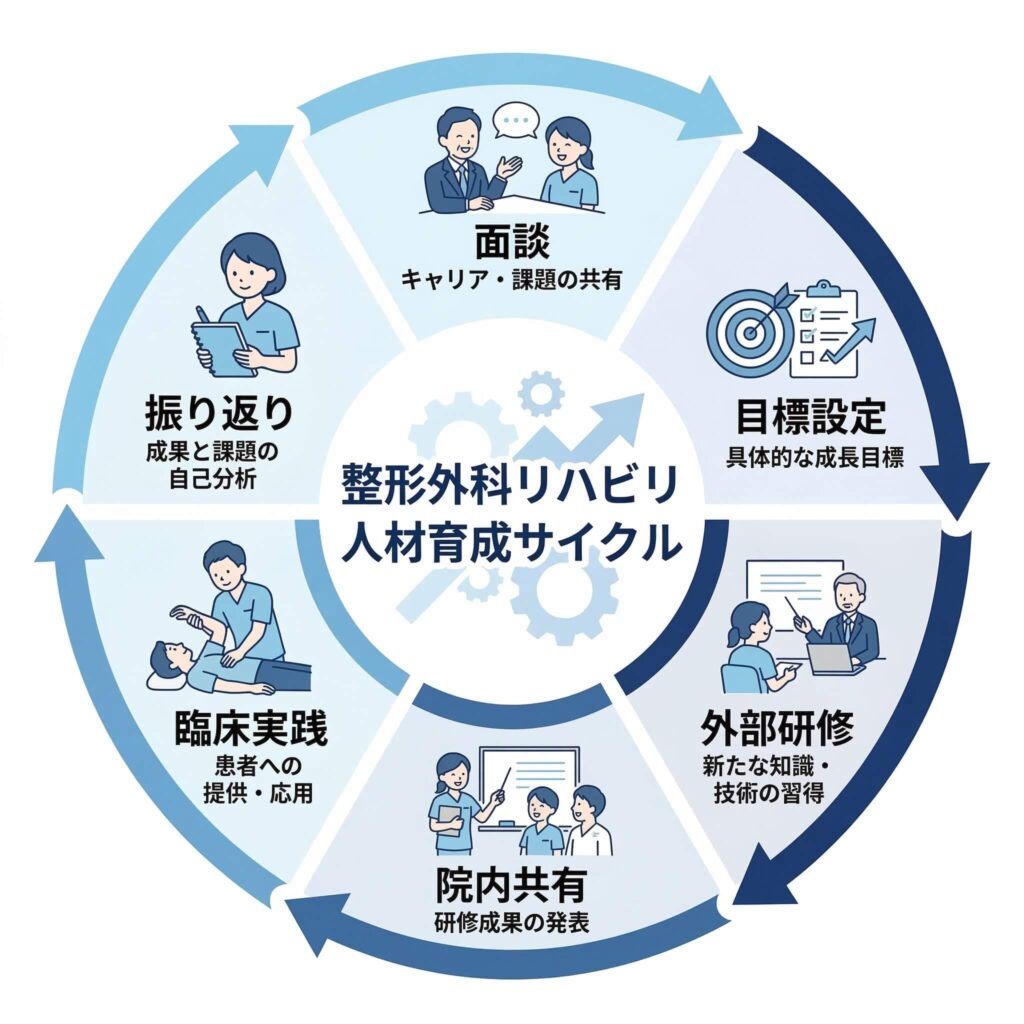
面談は「評価の場」ではなく、「成長を設計する場」に変えたほうがよい
面談が形式的だと、成長は偶然任せになる
新人の育成が止まりやすい施設では、面談が形式的になっていることがあります。
- 半年に一度、何となく話す
- 問題が起きたときだけ呼ぶ
- 最後に「頑張ってください」で終わる
これでは、成長は偶然任せになりやすいです。
私が現場でおすすめしているのは、面談を「査定の時間」ではなく、成長の道筋を一緒に言語化する時間にすることです。
たとえば、
- 今困っている症例は何か
- 何が苦手だと本人が感じているか
- 来月or半年後までにどんな人間になりたいか
- それを何で確認するか
- 学んだ内容を院内でどうアウトプットするか
ここまで決めると、成長はかなり見えやすくなります。
院内アウトプットがあると、学びが部署の資産になる
特に新人は、「頑張っているのに成長している実感がない」と不安になりやすいです。
その状態が長く続くと、自信を失ったり、受け身になったりします。
だからこそ、到達目標を小さく区切り、「次に何をできるようになればよいか」を明確にすることが重要です。さらに、外部研修に参加した内容を院内で共有する仕組みを作ると、本人の理解も深まりやすくなります。
一人で学んで終わるより、誰かに伝える前提があるほうが吸収は早く、仲間意識も生まれます。
学びを個人の趣味にせず、部署の資産に変えること。
ここが、新人中心の部署を強くする大きな分かれ道です。
理念共有は、きれいごとではなく「判断基準」をそろえるために必要
理念がないと、日々の判断がバラバラになりやすい
立ち上げ初期の施設ほど、「理念共有は後でいい」と思われがちです。
ですが私は、むしろ逆だと思っています。
理念が曖昧なまま走り出すと、日々の判断がバラバラになりやすいからです。
たとえば、
- 痛みが減れば終了でよいのか
- 原因や再発予防まで見るのか
- 患者さんへの説明にどこまで時間を使うのか
- 地域でどんな役割を持つクリニックを目指すのか
- スタッフにどんな成長を求めるのか
こうした判断の背景には、必ず価値観があります。
理念とは、ポスターに書くきれいな言葉ではなく、迷ったときに戻る基準です。
新人にも「何に向かって頑張るのか」が伝わることが重要
私は、院長先生や経営者がまず「このクリニックは何のために頑張るのか」を言葉にすることが、とても大切だと思っています。
そのうえで、新人の理学療法士にも、マネジメントの大切さや、常に学び続ける必要性を、社会人としての視点も含めて伝えていく。
ここまでできると、単なる“作業の職場”ではなく、“意味を持って働ける職場”に近づきます。
Googleも、検索で評価されやすい情報として、経験や専門性だけでなく、読者にとって満足度の高い、人のために作られた内容を重視しています。組織運営でも同じで、ルールだけで人は動きません。納得できる目的があると、組織は安定しやすくなります。
まとめ|新人中心のリハ部門を安定させるには、優秀な人材探しより「育つ設計」が先です
新人中心で立ち上げたリハ部門が詰まりやすいのは、新人が悪いからではありません。
設計がないまま、現場に多くを背負わせてしまうからです。
- 診療報酬への対応が現場で整理できない
- 臨床力が個人任せになりやすい
- マネジメントが育たない
- リスク管理が共有不足で弱くなる
- 院長とスタッフの溝が未共有のまま広がる
- Z世代とのズレが価値観の衝突として表面化する
これらは別々の問題に見えて、根っこはかなり似ています。
それは、理念・役割・育成・共有の設計不足です。
だからこそ、最初にやるべきことは「もっとできる人を採る」だけではありません。もちろん採用も大事ですが、それ以上に、
- 何を大切にする部署なのかを共有する
- 誰が何を見るのか役割を置く
- 面談で成長目標を具体化する
- 外部学習を院内共有につなげる
- 院長との認識合わせの場を作る
- 毎日の短い共有でリスクを減らす
こうした仕組みを、早い段階から置いていくことが重要です。
私はこれまで、整形外科のリハ部門が伸びる場面も、崩れる場面も見てきました。その中で言えるのは、新人中心でも、設計があれば十分に育つということです。逆に、経験者がいても設計がなければ、組織は不安定になります。
もし今、先生のクリニックで、
- 何となく回っているが不安がある
- 院長負担が減らない
- スタッフが育っている実感が薄い
- 離職が心配
と感じているなら、それは人の問題ではなく、設計を見直すタイミングかもしれません。
リハビリ部門は、整形外科の強みになれる部署です。
だからこそ、場当たり的に回すのではなく、自走できる仕組みとして育てていくことが大切です。
先生のクリニックの現場が、無理なく続き、患者さんにもスタッフにも良い循環が生まれることを心から願っています。必要なのは、誰かを責めることではなく、正しい設計に着手することです。そこから、安定したリハビリ部門づくりは始まります。
関連サービスのご案内
Link Rehaでは、整形外科・リハビリ部門に特化して、
WEB導線の改善と現場運営の改善の両面から支援しています。
必要に応じて、[お問い合わせページ] からご相談いただけます







コメント